قلب مصنوعی

قلب مصنوعی چیست؟
قلب یکی از مهمترین اندامهای بدن است که اختلال در کارکرد آن میتواند به راحتی منجر به مرگ افراد شود.
با پیشرفت علوم زیستی و هوش مصنوعی وسیلهای است که گردش خون و اکسیژن رسانی بدن انسان را در بازههای زمانی مختلف حفظ میکند.
دو نوع اصلی قلبهای مصنوعی، دستگاه قلب-شش(heart-lung machine) و قلب مکانیکی(mechanical Heart) هستند.
در این مقاله از فنولوژی به معرفی و شرح ساختار انواع قلبهای مصنوعی میپردازیم.
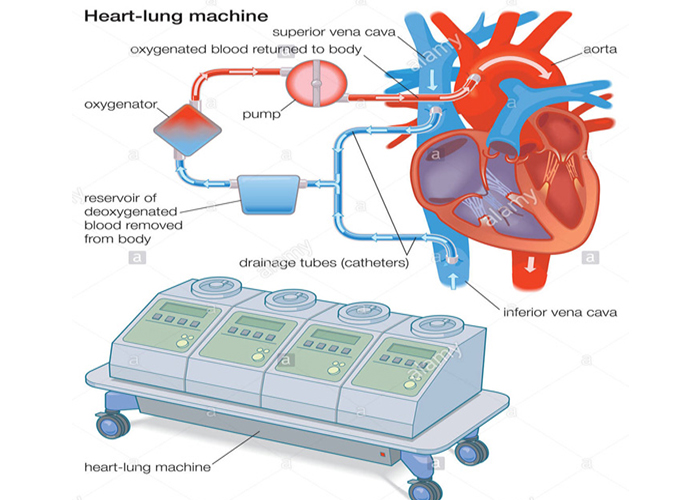
دستگاه قلب-شش(heart-lung machine)
دستگاه قلب-شش، یک پمپ مکانیکی است که با منحرف کردن خون از سیستم وریدی
و انتقال آن از طریق لولههایی به درون یک شش مصنوعی (oxygenator) و بازگرداندن آن به بدن، جریان خون و اکسیژنرسانی بیمار در طول عمل جراحی را حفظ میکند.
دستگاه اکسیژنرسان (oxygenator) دیاکسیدکربن را حفظ و اکسیژن را به خونی که به درون سیستم شریانی پمپ میشود، اضافه میکند.
خونی که دوباره به درون شریانهای بیمار پمپ میشود، برای زنده نگه داشتن دورترین نقاط بدن، با بیشترین نیازمندی (مانند: مغز،کلیهها و کبد) نیز کافی است.
برای انجام این کار، ۵ لیتر و یا بیشتر خون لازم است تا در هر دقیقه پمپ شود.
زمانی که لازم نباشد قلب وظایف پمپاژ خود را انجام دهد، میتواند متوقف شود و جراح میتواند عمل قلب باز را انجام دهد؛
که میتواند شامل تعمیر دریچهها و یا تعویض آنها، اصلاح عیوب داخل قلب و یا خونرسانی مجدد به شریانهای مسدود شده باشد.
اولین استفادهی موفقیت آمیز بالینی از دستگاه قلب-شش توسط جراح آمریکایی، جان اچ گیبون در سال ۱۹۵۳ گزارش شد.
در طول این عمل، که برای ترمیم نقص دیوارهی بین دهلیزی انجام گرفت،
بایپس قلبی-ریوی از طریق یک دستگاه مجهز به اکسیژنساز که گیبون آن را ساخته بود
و یک پمپ غلتکی(roller pump) که توسط مایکل ای دیباکی، جراح آمریکایی توسعه یافته بود، صورت گرفت.
از آن زمان به بعد دستگاههای قلب-شش بهطور گستردهای از طریق مجهز شدن به
اکسیژنسازهای کوچکتر و پربازدهتر و نیز قابل استفاده شدن برای کودکان و نوزدان تازه به دنیا آمده، توسعه یافتند.
قلب های مکانیکی (Mechanical Hearts)
قلبهای مکانیکی که شامل قلبهای مصنوعی (Artificial Hearts) و دستگاههای کمک بطنی (ventricular assist devices یا VADs) نیز میشوند،
دستگاههایی هستند که میتوانند جایگزین و یا کمککننده عمل پمپاژ قلب در طولانی مدت باشند؛
همچنین مانع خسارت بیش از حد به اجزای خون شوند.
کاشت یک قلب مصنوعی کامل نیازمند این است که هردوبطن قلب برداشته شوند.
با این حال با استفاده از یک VAD که بتواند یکی از بطنهای راست یا چپ را ساپورت کند، لازم نیست که کل قلب برداشته شود.
قلبهای مکانیکی را تنها زمانی که هیچ راه دیگری نباشد، مورد استفاده قرار میدهند.
آنها ممکن است در مواردی همچون احیای قلبی بعد از ایست قلبی، بهبودی از شوک قلبی
بعد از عمل جراحی و در بعضی بیماران دارای بیماریقلبی مزمن، که منتظر اهداء قلب هستند، استفاده شود.
بعضی اوقات قلبهای مکانیکی بهعنوان یک عضو دائمی در بیمارانی که برای دریافت قلباهدایی واجد شرایط نیستند
و یا برای بهبود قلب ضعیف خود بیمار استفاده میشود.
هدف از آن، فراهم کردن یک سیستم ایمن و موثر است، تا به دریافت کننده این امکان را بدهد که بهصورت آزادانه حرکت کند،
تا بتواند کیفیت زندگی خود را بهبود دهد.
قلب مصنوعی
در سال ۱۹۸۲، Paul Winchel نمونه اولیهای از یک قلب مصنوعی را طراحیکرد،
اما استفاده از آن در بدن یک انسان کاری مخاطرهآمیز بهنظرمیرسید.
در نهایت جراح متبحری به نام William Devries از دانشگاه Utah آمریکا تصمیم به انجام این پیوند گرفت.
او این دستگاه را Jarvik-۷ نامید. این نخستین ماشینی بود که میتوانست بهطور دائم جایگزین قلب شود.
بیمار دریافتکننده پیوند، دندانپزشکی ۶۱ ساله به نام Barney Clark بود.
شانس زندگی او در صورت عدم دریافت پیوند، کمتر از سی روز پیشبینی میشد.
جراحی با موفقیت انجامشد و کلارک ۱۱۲ روز زنده ماند.
یکی از ویژگیهای Jervik-۷، بهکارگیری نوعی فلز مخصوص در حفرات داخلی آن بود.
خون در برخورد با این نوع فلز منعقد میشد و لایهای در داخل حفرات تشکیل میداد.
این امر سبب تسهیل حرکت خون در قلب میشد.
عملکرد Jarvik-۷همانند پمپ هوا طراحی شدهبود و برخلاف مدل پیشرفته امروزی،
لازم بود چندین رشته سیم از بدن بیمار بیرون بیاید و به منبع تغذیه خارجی متصل شود.
طبیعیترین پیامد این طراحی، بروز عفونتهای متعدد در محل عبور سیمها از پوست بود.
پیش از توقف تولیدJarvik-۷، در چندین بیمار دیگر نیز، از آن استفاده شد،
اما بهعلت بروز مشکلات فنی نظیر خطاهای مکانیکی و حجم بسیار بزرگ دستگاه، تولید آن متوقف شد.
دو کشف اساسی، در تولید قلبهای مصنوعی مدرن نقشی کلیدی داشتند؛
مورد اول تولید پوریه ضد انعقاد است که در لایه بیرونی قلب مصنوعی استفاده میشود
و احتمال پسزدهشدن آن را از سوی سیستم ایمنی و بافتهای اطراف به حداقل میرساند.
کشف مهم دیگر، اختراع سیستم منبع تغذیه قابل کاشت درون بدن است که هیچگونه حرارتی در بافتهای اطراف خود ایجاد نمیکند.
این دو کشف از ابداعات فردی به نام Hiroaki Harusaki است.
این دو ویژگی به همراه دهها تکنولوژی دیگر، در قالب یک مدل قلب مصنوعی با نام AbioCor ارائه شدهاست.
این مدل در سال ۲۰۰۱ برای نخستینبار بهکارگرفتهشد و در سال ۲۰۰۴ با رسیدن به حد نصابهای لازم، مجوز FDA را دریافت کرد.
۸۶درصد از بیماران دریافتکننده AbioCor بیشاز یک سال و ۶۴درصد بیشاز ۵ سال شانس زندگی یافتند.
نحوه عملکرد قلب مصنوعی
قلب انسان بهطور میانگین خون را با نرخ ۶۰ تا ۱۰۰ بار در دقیقه پمپاژ میکند. قلب در دو مرحله عمل میکند:
در مرحله اول، دهلیزهای راست و چپ بهطور همزمان منقبض میشوند و خون را به ترتیب به بطنهای راست و چپ قلب میفرستند.
در مرحله دوم، بطنها منقبض میشوند و خون را به ریهها توسط بطن راست و توسط بطن چپ به سایر نقاط بدن هدایت میکنند.
پس از آن عضلات قلب تا تپش بعدی استراحت میکنند. در این فاصله قلب دوباره از خون پر میشود.
در بیمارانی که از قلب مصنوعی جدید استفاده میکنند، قلب مصنوعی جایگزین بطنها میشود
و دهلیزها هنوز در جای خود باقیماندهاند؛
بنابراین در مرحله اول از فرایند پمپاژ خون، همچنان دهلیزهای قلب طبیعی، بهطور همزمان منقبض میشوند و خون را به خارج از قلب میفرستند.
اما مرحله دوم متفاوت با قلب طبیعی انجام میشود.
از آنجا که نحوه طراحی قلب مصنوعی به صورتی است که در هر لحظه خون را تنها به یکی از دو بطن میفرستد،
ابتدا خون به ریهها فرستاده، سپس به سایر نقاط بدن پمپ میشود.
قلب مصنوعی قادر است خون را با نرخ ده لیتر در دقیقه پمپ کند که برای فعالیتهای روزانه کافیست.
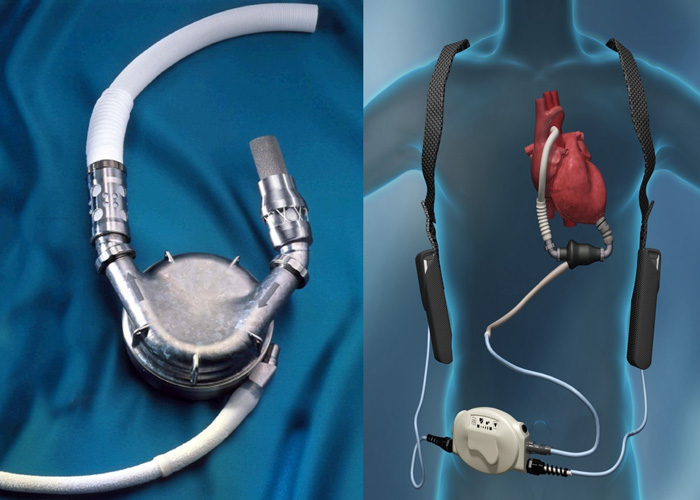
اجزای قلب مصنوعی
قلب مصنوعی AbioCor از جنس تیتانیوم و پلاستیک است و چهار بخش زیر را به هم متصل میکند:
دهلیز راست
دهلیز چپ
آئورت
شریان ریوی
مکانیسم عملکرد دستگاه بسیار شبیه به یک پمپ هیدرولیک است.
در این نوع از پمپها، مایع هیدرولیک فشار را از نقطهای به نقطه دیگر منتقل میکند.
برای درک بهتر عملکرد قلب مصنوعی، نحوه کار اجزای مختلف آن را بررسی میکنیم:
پمپ هیدرولیک
عملکرد این قطعه همانند پمپ هیدرولیک صنعتی است.
نوعی ماده غیرقابلفشردهسازی در این پمپ جریان دارد که نیروی اعمالشده را از یک نقطه به نقطه دیگر میفرستد.
دریچه ورودی
این دریچه برای جریانیافتن مایع هیدرولیک از یک قسمت به قسمت دیگر، باز و بسته میشود.
هنگامیکه مایع به سمت راست حرکت میکند، خون از درون بطن مصنوعی به ریهها پمپ میشود
و هنگامیکه مایع به سمت چپ میرود، خون به سایر نقاط بدن فرستادهمیشود.
سیستم انتقال انرژی به صورت بیسیم
این سیستم به نام Transcutaneus Energy Transfer (انتقال انرژی از درون پوست، خواندهمیشود.
اجزای تشکیلدهنده آن دو سیمپیچ داخلی و خارجی هستند.
این دو سیمپیچ انرژی را از یک باتری خارجی میگیرند و از طریق القای الکترومغناطیسی آن را به باتری داخلی و واحد کنترل میفرستند.
باتری داخلی
یک باتری قابل شارژ است که در داخل شکم بیمار ایمپلنت میشود.
باتری داخلی ۳۰ تا ۴۰ دقیقه وقت در اختیار بیمار قرارمیدهد تا بتواند فعالیتهایی نظیر حمامکردن
را که در طی آنها مجبور به جداکردن باتری خارجی است، انجام بدهد.
باتری خارجی
این باتری روی یک کمربند قرارمیگیرد و به دور کمر بیمار بستهمیشود. قابل شارژ است و ۴ تا ۵ ساعت کار میکند.
واحد کنترل
این ابزار الکترونیکی کوچک در جداره شکم بیمار کارگذاشتهمیشود و به کنترل نحوه پمپاژ قلب و ریتم قلبی اختصاص دارد.
وزن کلی دستگاه در حدود ۲ پوند (۰٫۹ کیلوگرم) است.
مراحل جراحی
پیوند قلب مصنوعی، جراحی بسیار ظریفی است.
نهتنها جراح باید دو بطن راست و چپ را از قلب بیمار جدا کند، بلکه باید یک شیء خارجی را در قفسه سینه کار بگذارد.
در طی جراحی، بیمار موقتاً به پمپ مصنوعی قلب و ریه متصل میشود تا قلب از تپش بایستد و جراحی میسر شود.
قلب مصنوعی به وسیله صدها بخیه به دهلیزهای قلب طبیعی وصل میشود و جراح برای پوشاندن بخیهها از یک لایه بافت مصنوعی استفاده میکند.
تعداد پرسنل حاضر در پیوند قلب مصنوعی معمولاً بسیار زیاد است.
علاوهبر دو جراح زبده و دستیارانشان، چندین متخصص و تیم پرستاری به کنترل شرایط میپردازند.
مراحل به این شرح هستند:
- جایگذاری سیمپیچ داخلی در شکم
- بازکردن جناغ سینه و اتصال دستگاه پمپ قلب و ریه (در این مرحله قلب از تپش میایستد و خون بیمار از طریق دستگاه پمپ میشود).
- جداسازی بطنهای قلب طبیعی (دهلیزها جدا نمیشوند).
- استفاده از یک مدل پلاستیکی برای تعیین محل دقیق قرارگیری قلب مصنوعی
- بریدن بافتهای مصنوعی در اندازههای مطلوب و بخیهزدن آنها به آئورت و شریان ریوی
- قلب مصنوعی وارد قفسه سینه میشود و اتصالات آن با شریان ریوی، آئورت، و دهلیزهای راست و چپ برقرار میشود.
- تخلیه کامل هوای داخل دستگاه
- جداسازی بیمار از پمپ قلب و ریه
- حصول اطمینان از صحت عملکرد قلب
- بستن قفسه سینه
شرایط دریافت پیوند
کاندیداهای دریافت قلب مصنوعی معمولاً «بیمارترین بیماران» هستند؛ یعنی در شدیدترین حالت ناراحتی قلبی بهسرمیبرند.
پیوند قلب مصنوعی تنها هنگامی انجام میشود که کاندیدای پیوند حائز تمامی شروط زیر باشد:
- در حادترین مرحله بیماری قلبی باشد.
- امید به زندگی در وی کمتر از ۳۰ روز برآورد شدهباشد.
- هیچ امکانی برای دریافت قلب طبیعی وجود نداشته باشد.
- هیچ راه درمانی جایگزین در دسترس نباشد.
- سایز قفسه سینه بیمار با ابعاد قلب مصنوعی همخوانی داشتهباشد. این شرط از طریق عکس برداری CAT Scan و X-Ray بررسی میشود. عکسهای بدستآمده با استفاده از یک برنامه کامپیوتری به نام CAD برای نوعی اندازهگیری مجازی، بازسازی میشوند. این نرمافزار قلب طبیعی را به صورت مجازی حذف میکند و AbioCor را مجازاً در قفسه سینه قرارمیدهد و درصورت همخوانی ابعاد، اجازه پیوند دادهمیشود.
دستگاه کمک های بطنی
دستگاههای کمک بطنی (VAD)، یکی از انواع قلبهای مصنوعی طراحی شده
برای کمک به پمپاژ خون حاوی اکسیژن یکی از بطنها (در اینجا بطن چپ) از طریق آئورت به بافتهای بدن است.
پمپ، درون فضای خالی قفسه سینه قرار گرفتهاست، درحالیکه منبع تغذیه و سیستم کنترلی آن در فضایی خارج از بدن قرار گرفته اند.
یک VAD بطن چپ، خون حاوی اکسیژن را از بطن چپ به آئورت میریزد.
پمپ دستگاه در سمت چپ و بالای شکم یا سمت چپ قفسهی سینه قرار گرفته است.
یک لوله از پمپ خارج میشود و از پوست نیز عبور میکند و به سیستم کنترل آن که عملکرد پمپاژ را تنظیم میکند و نیز منبع تغذیه متصل میشود.
پمپهای بادی (Pneumtic Device)، غشاها یا کیسههایی دارند که با فشارهوا سعی میکنند خون را پمپاژ کنند؛
درحالیکه دستگاه الکترونیکی از یک سیستم الکترومکانیکی برای تولید انرژی استفاده میکند.
دستگاههای الکتریکی توسعه یافتهاند، تا کاملا قابل نصب باشند و به یک لوله که از پوست خارج شود، نیاز نباشد.
با این ابزارها، انرژی پمپ بین باتریهای داخلی و خارجی که در تماس با پوست قرار دارند، منتقل میشود.
بیشتر قلبهای مکانیکی دارای پمپهای گریز از مرکز، پمپهای ضرباندار paracorporeal،
پمپهای بایپس قلبی-ششی(CPB) و پمپهای بالون داخل آئورتی(IABP) هستند.
این پمپها یک فشار و جریان خون ضرباندار، مشابه عملکرد طبیعی قلب ایجاد میکنند؛
از طرف دیگر ابزارهای کوچکتری که بهعنوان پمپهای جریان محوری شناخته میشوند، جریان خون مداومی را به وسیلهی یک نوع موتور جت برقرار میکنند.
یک تیم باتجربه، ابزار ویژه ای را که باید کاشته شود، با ارزیابی اندازهی بیمار، مقدار پشتیباتی که قلب نیاز دارد و زمان مورد انتظار برای این پشتیبانی، انتخاب میکند.
اولین استفادهی موفقیت آمیز از قلبهای مکانیکی در انسان، در سال ۱۹۹۶ توسط مایکل ای دیباکی انجام گرفت.
بعد از جراحی که جهت تعویض آئورت و دریچهی میترال بیمار انجام گرفته بود،
یک VAD چپ نصب شد تا این امکان را بهوجود آورد که بیمار از طریق دستگاه قلب-شش تغذیه شود.
بعد از ۱۰ روز پمپاژ از طریق VAD، قلب بهبود مییابد و VAD را خارج کردند.
در طول دههی ۱۹۷۰، مواد ترکیبی که کمک زیادی به پیشرفت قلبهای مصنوعی دائمی میکردند، توسعه یافتند.
یکی از این ابزارها که توسط فیزیکدان آمریکایی، رابرت کی جارویک طراحی شدهبود،
در یک جراحی که توسط جراح آمریکایی، ویلیام سی درویز انجام گرفت، درون بدن بیمار قرار داده شد.
این دستگاه آلمینیومی-پلاستیکی، که به افتخار مخترع آن، جارویک-۷ نامیده شده، جایگزین هر دو بطن بیمار میشد.
دو دیافراگم پلاستیکی که برای تقلید عمل پمپاژ طبیعی قلب استفاده میشود،
از طریق یک کمپرسور خارجی که از یک شلنگ به ایمپلنت متصلاند، ضربان را نگه میداشتند.
اولین گیرندهی ماژول، توانست ۱۱۲ روز زنده بماند؛
اما بهعلت انواع مختلفی از مشکلات فیزیکی ناشی از ایمپلنت، در نهایت بیمار جانداد.
بیماران بعدی اوضاع کمی بهتر و یا بدتری را گذراندند، بنابراین استفاده از جارویک-۷ متوقف شد.
در سال ۲۰۰۱ یک تیم از جراحان آمریکایی اولین قلب مصنوعی مستقل را که AbioCOr نام داشت، نصب کردند.
بیمار تا ۱۵۱ روز زنده ماند. نهایتا در سال ۲۰۰۸، یک قلب کامل مصنوعی توسط Carmet،
شرکتی فرانسوی، که یک متخصص قلب و عروق با نام آلن کارپنتین آن را تاسیس کرده بود، توسعه یافت.
این دستگاه با یک طراحی مخصوص از مواد بیوسنتز طراحی شدهبود
تا از ایجاد لختهی خون جلو گیری کند و احتمال مشکلات ناشی از پس دادن سیستم ایمنی را، که با شرکتهای AbioCor و جارویک-۷ پیش آمده بود،
کاهش دهد. قلب شرکت Carmet همچنین از سنسورهایی برای تنظیم کردن فشارخون و ضربان قلب استفاده کرده بود.
برنامههایی برای تست ابتدایی این قلب ابتدا در گوسالهها و گوسفندها و سپس در انسانهایی با نارساییهایی قلبی توسعه پیدا کرد.
اولین مخترع قلب مصنوعی در ایران
چوپانی که مخترع نخستین قلب مصنوعی شد
ایسنا/همدان برای پسربچهای که تا 14 سالگی چوپانی میکرده
و حتی بعد از مهاجرت نیز شبها را به ظرف شستن میگذرانده چه سرنوشتی را پیشبینی میکنید؟
خیلی بعید است که او را یکی از برترین مخترعین و جراحان قلب جهان تصور کنید.
به گزارش ایسنا، پروفسور توفیق موسیوند متولد ١٣١۵ در روستای «ورکانه» همدان است،
او تا سن 14 سالگی برای کمک به خانوادهاش چوپانی کرده و هر روز مسیر طولانی ورکانه تا همدان را برای تحصیل میپیمود
اما تلاش و پشتکار موجب شد تا همین کودک روستایی به عنوان دانشمند برتر جهان شناخته شود
و نام ورکانه را به عنوان روستایی نخبهپرور ثبت کند.
او که در دوران کودکی و نوجوانی مجبور به چوپانی بود شبهای تابستان که روی پشتبام دراز میکشید،
مدتها به آسمان و ستارگانی که به او چشمک میزدند خیره میشد،
به دلایل آفرینش جهان فکر میکرد و از خود میپرسید:
هدف و منظور از خلقت این نقاط نورانی و زیبا چیست؟ من چه کسی هستم و در کجای این دنیای بزرگ ایستادهام؟
اینکه چنین سوالاتی از ذهن یک کودک چوپان بگذرد به نظر عجیب میرسد
اما دکتر موسیوند از همان کودکی نیز مشتاق خواندن و یادگیری چیزهای جدید بود و همین ویژگی به او کمک کرد
تا از محیط روستا خارج شده و ابتدا به دانشگاه تهران و سپس با بورسیهای که به دست آورد، به دانشگاه آلبرتا کانادا برسد.
سالهای ابتدایی زندگی در کانادا برای دکتر موسیوند بسیار سخت گذشت.
او علاوه بر یادگیری زبان و تحصیل در طول شبانهروز حتی مجبور به کار به عنوان یک ظرفشور بود،
توفیق موسیوند پس از فارغالتحصیل شدن در رشتههای مدیریت و مهندسی مکانیک با دختری کانادایی ازدواج کرده
و در دهه ۱۹۷۰ سمتهای متعددی را به عنوان یک مهندس بر عهده داشت.
بعد از نقل مکان با همسر و دو پسرش به کلیولند در اوهایو بود که دوباره سوالات مربوط به رمز
و راز جهان به سراغش آمده و او را به بازگشت به دانشگاه و تحصیل علوم پزشکی
در دانشگاه آکرون و کالج پزشکی شمال شرقی دانشگاه اوهایو مشتاق کرد.
در این زمان بود که تلفیق علوم مهندسی و پزشکی به او کمک کرد تا به دانش نوینی در زمینه اعضای مصنوعی دست یافته
و بتواند بعد از مدتی قلب مصنوعی انسان را اختراع کند.
بعد از سه سال کار در کلینیک کلیولند، دکتر ویلبرت کئون از انستیتو قلب اوتاوا از او درخواست کرد
تا سرپرستی تیم قلب مصنوعی انستیتو را برعهده بگیرد.
استاد موسیوند در یکی از مجمعهای علمی درباره این اختراع خود میگوید:
من بسیار انسانهایی را دیدهام که در سنین مختلف جوانی، نوجوانی، میانسالی و پیری دچار سکته قلبی میشوند و میمیرند.
این جمله بسیار تلخ و سختی است هنگامیکه دکتر میگوید که قلب شخص بیمار از کار افتاده است
و دیگر به صورت طبیعی و خوب کار نمیکند و من بسیار بسیار متأثر و ناراحت میشوم و همین دلیلی شد
تا به فکر یک راهحل برای این مشکل بزرگ باشم.
آنجا بود که چوپان سابق توانست فنآوری قلب مصنوعی خود را گسترش داده و آن را به استانداردی برای آینده تبدیل کند
و از آن به بعد بود که شهرت وی عالمگیر شد و او ریاست بسیاری از هیئتهای علمی و تخصصی
و سمت استادی رشتههای جراحی و مهندسی در دانشگاههای اوتاوا و کارلتون را برعهده گرفت.
در جهان سالانه پنج میلیون انسان به علت نارساییهای قلبی از دنیا میروند که این رقم بسیار بالایی است
و درمانهای دارویی به آنها کمک زیادی نمیکند همچنین سالانه چهار میلیون قلب برای اهدا به بیماران نارساییهای قلبی موجود است
که این تعداد پاسخگوی نیازها و تقاضاهای بیماران نیست و اینها دلایلی
برای اهمیت و نیاز روزافزون قلبهای مصنوعی در دنیای علوم پزشکی است.
ثبت اطلاعات ژنتیکی به وسیله استفاده از اثرانگشت بدون نیاز به خونگیری و
تنها از طریق انگشتنگاری و ساخت زیرپیراهنی که میتواند فشارخون و کارکرد قلب را در کسانیکه قلبشان خوب کار نمیکند،
کنترل کند از دیگر اختراعات این دانشمند ایرانی است.
فروشگاه گیاهان دارویی که نام توفیق بر سر در آن نقش بسته و تابلویی در مقابل منزل پدری
پرفسور که بیوگرافی مختصری از توفیق موسیوند را به نمایش گذاشته از جمله اقدامات اهالی
ورکانه برای آشنایی بیشتر گردشگران با افتخار روستا و کشورشان است
اما به علت اینکه سالهای زیادی از مهاجرت پروفسور گذشته و اشیای منتسب به وی در دسترس نیست،
امکان تبدیل منزل پدری به موزه وجود ندارد.
همبازی دوران کودکی پرفسور موسیوند با تأکید بر هوش و ذکاوت بالای او به خبرنگار ایسنا گفت:
توفیق از کودکی مشتاق یادگیری و یاددهی بود به طوریکه از 12 سالگی آموختههای خود را به کودکان دیگر منتقل میکرد.
نجفی با اشاره به کنجاوی زیاد پرفسور اظهار کرد: آن روزها که با توفیق به صحرا میرفتیم
او در کنار رودخانه دهان مار را میدوخت و زهرش را میگرفت و روی آن مطالعه میکرد.
وی با بیان اینکه یک چوپان به خدا نزدیکتر از دیگران است و همیشه به خلقت فکر میکند، ادامه داد: پ
رفسوراز همان کودکی سوالات بیشماری در سر داشت که بسیاری از بزرگان روستا در پاسخ سوالات او درمانده بودند.
نجفی با بیان اینکه پدر توفیق از علما و مجتهدین آن دوره بوده و برای درس خواندن فرزندانش اهمیت زیادی قائل بوده
و او هم حافظ قرآن است، گفت: اولین باری که توفیق پس از گذشت 12 سال به ورکانه برگشت
در مسجد روستا مردم را به امر به معروف و نهی از منکر دعوت کرد و گفت خدا را همیشه و در همه حال در نظر داشته باشید.
پروفسور موسیوند، قبل از اینکه یک دانشمند و نخبه علمی باشد، به دنبال رشد و تکمیل ویژگیهای کمال انسانی خود بود و در مقالهای رسالت خود را به صورتی زیبا چنین شرح میدهد: برای من آنچه مهم است خدمت به بشر است؛ نه تنها به مردم کشورم بلکه به مردم تمام دنیا.
در واقع جز این نیز نباید باشد. رسالت من به عنوان یک پزشک، کمک به بیماران تعلیم و تربیت پزشکان دیگر و این بار ابداعات و اکتشافاتی است که بتواند به نوعی به بشر کمک کند.